Cuando hablamos del análisis del consumo de medicamentos a menudo empezamos desde lo “gordo” o “burdo” hacia un análisis más fino de los datos. O de lo cuantitativo a lo cualitativo.
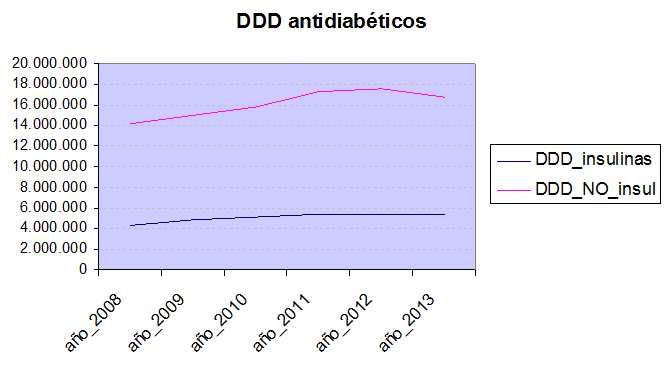
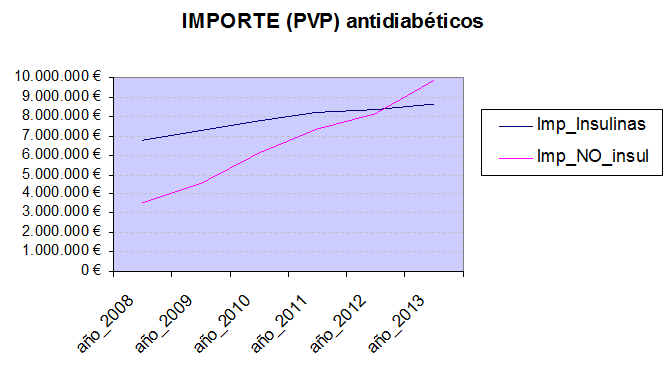
Como ejemplo, el mundo de los antidiabéticos. Comparando los datos de consumo en 2013 en las Islas Baleares con los de 2008, observamos un incremento de la cantidad (número de DDD o dosis diarias definidas) consumida de antidiabéticos de un 19%, mientras que el importe (a PVP) ha aumentado un 79% en esos 5 años. No hay relación directa entre cantidad y coste: algo ha pasado, algo “se ha movido” cualitativamente.
Hay que tirar del hilo para localizar los cambios. Mientras que en 2008 el coste en insulinas doblaba al de antidiabéticos no insulínicos, por primera vez en 2013 el coste de estos últimos supera al de las insulinas.
¿Qué ha pasado? Digamos que el aumento de DDD consumidas es ligeramente diferente en ambos grupos de medicamentos (24% y 18%), pero hay una diferencia importante en el incremento del coste: el de las insulinas (27%) está más acorde con su incremento de DDD, pero en los antidiabéticos no insulínicos (180%) no tiene nada que ver. Cuando pasa algo así, sospechamos desplazamientos en los principios activos consumidos dentro del grupo farmacoterapéutico.
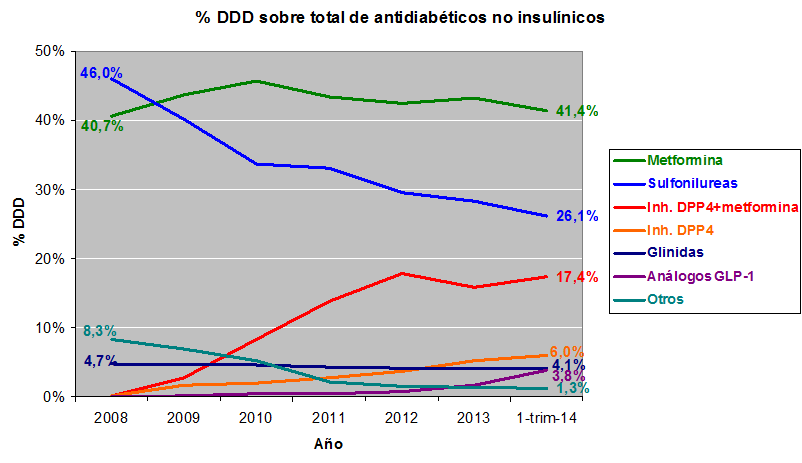
Los datos confirman lo que cualquiera que no haya estado muy despistado podría sospechar. ¿Cuáles son los movimientos en el grupo de antidiabéticos no insulínicos que explican este gran incremento de coste?: las sulfonilureas cayeron en desgracia… y las gliptinas (inhibidores de la DPP-4), en gracia. Y esta tendencia presumiblemente continuará en el futuro con la irrupción de los análogos de la GLP-1 que, aunque hasta 2013 crecieron lentamente, comienzan a repuntar en los inicios de 2014.
Por suerte, la metformina sigue siendo el fármaco más utilizado, de acuerdo con la evidencia disponible actualmente, que la señala como de elección en DM tipo 2, en obesos y no obesos, salvo contraindicación o intolerancia. No solo se mantiene su consumo como monofármaco, ya que si tenemos en cuenta las combinaciones, su empleo aumenta considerablemente, de lo cual no podemos hacer otra cosa que alegrarnos. Sin embargo, las que eran la habitual alternativa o complemento de la metformina, las sulfonilureas, son las grandes damnificadas. Han reducido casi a la mitad su uso y su lugar está siendo ocupado preferentemente por las gliptinas, solas o en asociación. El consumo de glinidas se mantiene y cae drásticamente el grupo que hemos denominado “otros”, donde se incluyen las glitazonas y los inhibidores de la alfa-glucosidasa.
¿Es lógico el desplazamiento masivo de las sulfonilureas por las gliptinas? Sí lo sería según la guía de la American Association of Clinical Endocrinologists 2013, pero aún siendo una guía muy difundida en nuestro país, podríamos dejarla de lado por los conflictos de intereses de 16 de los 19 miembros del grupo elaborador. Es cierto que las gliptinas pueden resultar atractivas: no provocan ganancia de peso y están asociadas a un menor riesgo de hipoglucemia. Y son más atractivas aún si hay un documento consensuado por varias sociedades científicas españolas (publicado en Medicina Clínica y de acceso libre aquí), que explícitamente recomienda en ancianos a los “inhibidores de la DPP-4 … con preferencia sobre los fármacos secretagogos, cuyo uso está limitado por el riesgo de hipoglucemias”. Algo parecido se desprende del algoritmo de tratamiento de la DM de la redGDPS, que quita directamente de en medio a las sulfonilureas en insuficiencia renal, ancianos y obesos.
Sin embargo, la IDF Global Guideline for Managing Older People with Type 2 Diabetes no va por el mismo camino, pues en ancianos, las gliptinas quedan como una alternativa a las sulfonilureas en segunda línea de tratamiento (evitando glibenclamida por su mayor riesgo hipoglucémico). Nuestros compañeros de INFAC, de acuerdo a las novedades recogidas en el borrador de la actualización de la Guía de Práctica Clínica de Osakidetza, también mantienen a sulfonilureas como de elección en segunda línea, salvo intolerancia o riesgo alto de hipoglucemia. Por último, según el documento conjunto de la ADA/EASD 2012 o el de la ADA 2014, las sulfonilureas y las gliptinas (y otros antidiabéticos) están al mismo nivel de elección, que dependerá de las características de los pacientes.
Frente a los vientos que propugnan un cambio generalizado, merece la pena pararse en un artículo publicado en Diabetes Care en febrero de 2014, en el que se comparan la eficacia, calidad de vida y costes de los nuevos antidiabéticos frente a sulfonilureas como fármacos de segunda línea. Los resultados son claros: el uso de sulfonilureas produce un control glucémico y ganancia de AVAC comparables a los otros agentes, pero a un coste menor, y presentan el tiempo más largo hacia la dependencia a la insulina. También hay que tener en cuenta que la probabilidad de que se produzcan hipoglucemias graves es muy baja con sulfonilureas, además de ser un riesgo bien conocido y gestionable con un uso prudente de estos fármacos.
Lo cierto es que no es fácil para los prescriptores: se encuentran frente a una presión comercial importante desde la comercialización de las gliptinas, frente a una gran variabilidad de recomendaciones y frente a un debate que llega incluso a nivel de dilema ético para quien tiene que decidir el tratamiento. La falta de beneficios demostrados en objetivos “duros” (de morbi-mortalidad), la falta de confirmación de su seguridad a largo plazo y su coste muy superior a las alternativas (¿esta inversión económica se reflejará en mejores resultados en salud?), aconsejan ser prudentes antes de extender su uso de modo generalizado. Al fin y al cabo, en la vida nada suele ser ni blanco ni negro: la cuestión es, de momento, seleccionar cuidadosamente a los pacientes subsidiarios de beneficiarse de las nuevas terapias, que, por supuesto, los hay.
Entrada elaborada por Rafael Mª Torres García
Todos los gráficos muestran datos de consumo de medicamentos de la Comunidad Autónoma de las Islas Baleares. Dispensaciones realizadas con cargo a receta oficial del SNS. Fuente: GAIA-IB. Servicio de Salud de las Islas Baleares.